|
|
 |
|
Version 3.07a - 2015 |
|
Standard "Schmerzanamnese bei kognitiv nicht eingeschränkten Senioren" |
|
|
|
Anders
als der Blutdruck oder die Körpertemperatur lassen sich Schmerzen nicht
messen. Dazu kommt, dass sich viele Betroffene ihre Schmerzen nicht
anmerken lassen. Eine fundierte Schmerzanamnese erfordert also viel
Erfahrung. |
|
|
|
Wichtige Hinweise:
- Zweck unseres Musters ist es nicht,
unverändert in das QM-Handbuch kopiert zu werden. Dieser
Pflegestandard muss in einem Qualitätszirkel diskutiert und
an die Gegebenheiten vor Ort anpasst werden.
- Unverzichtbar ist immer auch eine
inhaltliche Beteiligung der jeweiligen Haus- und Fachärzte,
da einzelne Maßnahmen vom Arzt angeordnet werden müssen.
Außerdem sind etwa einige Maßnahmen bei bestimmten
Krankheitsbildern kontraindiziert.
- Dieser Standard eignet sich für die
ambulante und stationäre Pflege. Einzelne Begriffe müssen
jedoch ggf. ausgewechselt werden, etwa "Bewohner" gegen
"Patient".
Dieses Dokument ist auch
als Word-Dokument (doc-Format) verfügbar.
Klicken Sie hier!

|
| |
|
Standard "Schmerzanamnese bei kognitiv nicht eingeschränkten Senioren" |
| Definition:
|
- Mit zunehmendem Lebensalter steigt die Anzahl
der chronischen Schmerzpatienten. In der Gruppe der 60- bis 90-Jährigen
wird deren Anteil auf 60 bis 80 Prozent geschätzt. Hauptauslöser sind
degenerative Prozesse des Bewegungsapparats. Dazu kommen
Gefäßerkrankungen, neuropathische Schmerzen sowie Beschwerden als
Ausdruck depressiver Erkrankungen.
- Im Rahmen einer Schmerzanamnese wird erfasst,
ob ein Bewohner Schmerzen hat. Wir ermitteln, seit wann dieser Schmerz
existiert und welche Intensität er aufweist. Überdies bringen wir in
Erfahrung, welche Faktoren den Schmerz auslösen oder lindern. Alle
Informationen werden dokumentiert und archiviert. Damit ist es möglich,
die Schmerzentwicklung über Monate auf möglichst objektive Weise zu
verfolgen.
- Die Schmerzen eines anderen Menschen korrekt
einzuschätzen und zu dokumentieren ist schwierig, da das
Schmerzempfinden naturgemäß sehr subjektiv ist. Anders als z. B. der
Blutdruck oder der Puls lässt sich der Schmerz nicht messen und in
Zahlen ausdrücken. Dennoch ist eine sorgfältige Erfassung der
Beschwerden sehr wichtig, da Schmerzen immer ein Indiz auf eine
körperliche Störung sind. Gleichzeitig kann nur so die Wirksamkeit
einer Schmerztherapie überprüft werden.
- Erschwert wird diese Diagnostik durch
Multimorbidität. Oftmals kann ein kausaler Zusammenhang zwischen dem
Schmerz und der auslösenden Erkrankung nicht hergestellt werden.
- Eine weitere Fehlerquelle bei der
Schmerzanamnese sind demenzielle Erkrankungen. Betroffene Bewohner sind
in ihrer Schmerzwahrnehmung gestört. Schmerzen werden diffus
wahrgenommen, ohne dass sich die betroffene Körperregion genauer
eingrenzen lässt. Und selbst wenn dieses gelingt, können sich die
Bewohner gegenüber Pflegekräften oder Ärzten oft nicht präzise
artikulieren.
|
| Grundsätze:
|
- Ein großer Teil der Senioren spricht das Thema
Schmerzen nicht von sich aus an. Dieses etwa, weil ihnen die
Gesundheitsprobleme peinlich sind oder weil sie einen
Krankenhausaufenthalt fürchten. Es ist daher Aufgabe der Pflegekräfte,
den Bewohner aktiv und gezielt nach Beschwerden zu befragen.
- Allein die Tatsache, dass sich die Pflegekraft
um das Schmerzempfinden eines Bewohners sorgt, kann das
Vertrauensverhältnis deutlich stärken.
- Die Schmerzanamnese ist nicht allein Aufgabe
des Arztes, da dieser den Bewohner jeweils nur für kurze Zeit sieht und
somit ohne unsere Hilfe kein vollständiges Bild erhalten kann.
- Wir gehen vorurteilsfrei mit schmerzgeplagten
Bewohnern um. Wir respektieren es, wie der Bewohner mit Schmerzen
umgeht. Dieses auch dann, wenn wir die Vehemenz der Schmerzäußerungen
in Relation zur vermuteten Schmerzbelastung für übertrieben halten.
- Im Zweifel ist die Selbsteinschätzung des Bewohners die verlässlichere Quelle als die Fremdeinschätzung durch die Pflegekraft.
- Wenn ein Bewohner sagt, dass er unter Schmerzen
leidet, dann glauben wir ihm das. Der Schmerz ist ein subjektives
Geschehen. Er kann nur vom Bewohner selbst korrekt erfasst und
beschrieben werden. Alle Beobachtungen von Außenstehenden können daher
ungenau oder fehlerhaft sein.
- Folgende Situation ist immer verdächtig: Der
Bewohner leidet unter einer schweren Erkrankung, die üblicherweise mit
einer erheblichen Schmerzbelastung verbunden ist. Der Bewohner gibt
jedoch an, keine Schmerzen zu haben. Hier muss immer geprüft werden, ob
der Bewohner den Schmerz lediglich verbirgt.
|
| Ziele:
|
- Die Intensität des Schmerzes wird korrekt ermittelt.
- Der Bewohner ist in der Lage, die Art, die Intensität und die Lokalisation seiner Schmerzen korrekt zu benennen.
- Wir erfahren, in welchem Maß der Schmerz die Lebensqualität des Bewohners einschränkt.
- Der Pflegebedürftige fühlt sich ernst genommen und akzeptiert. Bei der Schmerztherapie hat er eine aktive Rolle.
- Wir erfahren, ob und wie schnell die
Schmerzmittel wirken und wie lange deren Effekt anhält. Insbesondere
werden eine Über- und eine Unterdosierung vermieden.
- Der Arzt wird mit fundierten und nachprüfbaren
Informationen versorgt, aufgrund derer er die beste Therapie wählen
kann. Die medikamentöse und die nicht-medikamentöse Therapie richten
sich nach der gefühlten Schmerzbelastung.
- Wir sind in der Lage, über einen Zeitraum von mehreren Monaten oder Jahren die Entwicklung des Schmerzes zu beobachten.
|
| Vorbereitung: |
Organisation
|
- Unser Personal wird regelmäßig zum Thema Schmerzen geschult. Eine Pflegekraft wird zum Schmerzbeauftragten fortgebildet.
- Die Schmerzanamnese sollte stets von der
Bezugspflegekraft durchgeführt werden. Sie kennt den Bewohner am
besten. Wenn die Schmerzanamnese von verschiedenen Pflegekräften
durchgeführt wird, steigt zudem die Gefahr von Mess- und
Interpretationsfehlern.
- Es ist wichtig, dass die Pflegekraft die
Sprache des Bewohners spricht. Der Kulturkreis des Bewohners muss der
Pflegekraft vertraut sein.
- Wir streben Kooperationen mit Ärzten an, um
eine enge Zusammenarbeit bei der Schmerzbekämpfung zu ermöglichen.
Insbesondere wird der behandelnde Hausarzt nach dem Heimeinzug
kontaktiert und um pflegerelevante Informationen zur Schmerzbelastung
gebeten. Wird der Mediziner als Folge des Heimeinzugs gewechselt,
stellen wir sicher, dass der neue Arzt alle relevanten Daten zur
bisherigen Behandlung erhält. Er muss insbesondere wissen, welche
Schmerztherapien bislang probiert wurden und welche Erfolge diese
zeigten.
- Wir suchen den Kontakt zu den Angehörigen. Wir
prüfen, ob diese über Informationen zur Schmerzbelastung des Bewohners
verfügen. Wichtig sind insbesondere Informationen über Schmerzepisoden
aus der Vergangenheit. Wir möchten ebenfalls erfahren, wie sich
Schmerzen beim Bewohner bemerkbar machen. Es kann darüber hinaus
sinnvoll sein, auch Angehörige in die Grundzüge der Schmerzanamnese
einzuführen und die Genauigkeit ihrer Beobachtungen zu verbessern.
- Wenn der Bewohner unter einer fortgeschrittenen
demenziellen Erkrankung leidet, ist die Eigeneinschätzung nicht oder
nur teilweise sinnvoll. Daher ermitteln wir ggf. den kognitiven Status
eines Bewohners, etwa mittels des Werkzeugs "Mini-Mental-Status-Test".
- Wir sensibilisieren auch andere Berufsgruppen,
etwa Hauswirtschaftskräfte oder Ergotherapeuten. Wir bitten diese,
entsprechende Beobachtungen an die Pflegekräfte weiterzugeben.
|
Indikation und Frequenz der Anamnese
|
- Die Schmerzen werden bei einem hinreichenden
Verdacht erfasst. Beispiel: Der Bewohner fragt die Pflegekraft, ob
diese "vielleicht ein gutes Mittel gegen Kopfschmerzen kennt".
- Die Häufigkeit, mit der die Schmerzen erfasst
werden sollten, schwankt individuell. Grundsätzlich gilt: Je schlimmer
und wechselhafter der Schmerz ist, umso genauer muss die
Verlaufsbeobachtung erfolgen.
- Bei jedem Bewohner, der neu in unsere
Einrichtung zieht, werden die Schmerzen erfasst. Der Bewohner wird zur
Schmerzbelastung und zu seinen Schmerzbewältigungsstrategien befragt.
Dieses etwa im Rahmen des Erstgesprächs oder während einer der ersten
Pflegevisiten. Wenn der Bewohner bereits mit einer Schmerzmedikation
bei uns einzieht, sollte eine Schmerzanamnese sofort erfolgen. Dieses
gilt auch, wenn der Bewohner unter Krankheiten leidet, die eine starke
Schmerzbelastung vermuten lassen.
- Bei Bewohnern, die eine effektive und
nebenwirkungsarme Schmerzdauertherapie erhalten, reicht eine tägliche
Erfassung aus. Bei sehr konstanter Schmerzbelastung kann ggf. auch eine
Messung im Abstand von drei Tagen den Informationsbedarf decken.
- Nach jeder Rückkehr aus dem Krankenhaus oder aus einer Rehabilitationseinrichtung werden die Beschwerden ebenfalls ermittelt.
- Bei Beginn oder bei einer Änderung der Schmerztherapie sind ggf. Messungen im Abstand von vier Stunden sinnvoll.
- Nach einem ambulant erfolgten chirurgischen
Eingriff erfolgt die Schmerzanamnese in den folgenden 48 Stunden im
Abstand von 2 Stunden.
- Wenn der Bewohner nach akuten schweren
Schmerzen ein schnell wirkendes Medikament per Injektion erhält,
erfolgt die Schmerzanamnese 15 Minuten nach Verabreichung. Bei oraler
Vergabe prüfen wir nach 60 Minuten die Schmerzbelastung. Die
Aussagekraft der Schmerzerfassung ist höher, wenn vor der Applikation
des Analgetikums ebenfalls eine Anamnese erfolgt.
(Hinweis: Eine engmaschige Überprüfung bei chronischen Schmerzen ist
problematisch. Viele Betroffene haben effektive Ablenkungs- und
Verdrängungsmechanismen entwickelt. Bei einer Schmerzanamnese werden
sie an den Schmerz "erinnert", der dann umso heftiger empfunden wird.
Daher macht es Sinn, den Schmerz zu erfassen, wenn der Bewohner nach
der Befragung abgelenkt wird. Ein guter Zeitpunkt ist z. B. 19.50 Uhr,
wenn der Bewohner um 20 Uhr seinen Fernsehabend mit der Tagesschau
beginnt.)
|
| Durchführung:
|
Lokalisation des Schmerzes
|
Wir versuchen, den genauen Ursprungsort des Schmerzes zu finden.
- Ist der Schmerz genau lokalisierbar, etwa an
operierten Gelenken, Narben oder Wunden? Wir lassen den Bewohner mit
dem Finger auf den Schmerzpunkt zeigen.
- Ist der Schmerz eher diffus, etwa bei infektionsbedingten Gliederschmerzen?
- Strahlt der Schmerz aus, etwa in den linken Arm beim Herzinfarkt oder in das Ohr bei Zahnschmerzen?
Hinweis:
- Oft wird übersehen, dass ein Bewohner an
mehreren Körperbereichen gleichzeitig Schmerzen hat. Wenn nur die
stärkste Schmerzquelle isoliert behandelt wird (etwa durch lokale
Maßnahmen), tritt die nächststärkere in den Vordergrund. Sinnvoll ist
dann oftmals eine systemische Behandlung aller Schmerzen.
|
Schmerzäußerungen
|
- Hat der Bewohner von sich aus geäußert, dass er Schmerzen hat? Oder hat der Bewohner versucht, dieses zu verbergen?
- Gibt es nonverbale Schmerzsignale? Etwa:
- jammern, wimmern, schreien oder weinen
- reiben oder betasten einer bestimmten Körperregion
- erhöhter Muskeltonus
- Abwehr eines jeden Versuchs der Pflegekraft, sich einer bestimmten Körperstelle zu nähern; dieses etwa im Rahmen der Grundpflege
- Widerstand gegen jede Mobilisierung
- Grimassen
- gekrümmte Haltung oder Schonhaltung
- häufiger Lagewechsel
- Rückzug in ein dunkles Zimmer oder unter die Bettdecke
- Blässe
- Tachykardie
- Tachypnoe
- Schweiß
- Appetitlosigkeit
- Unruhe
- aggressives Verhalten
- verminderte Gesprächsbereitschaft
(Hinweis: Bei Bewohnern mit chronischen Schmerzen lässt die von außen
sichtbare Symptomatik im Laufe der Jahre nach. Oft bleiben als
Anzeichen einer Schmerzbelastung kaum mehr als ein Stirnrunzeln, ein
Zucken der Mundwinkel oder ein abwesender Blick. Dieses erschwert eine
Einschätzung der Schmerzintensität. Ungeübte Betrachter können sogar
fälschlicherweise den Eindruck gewinnen, der Betroffene hätte gar keine
Beschwerden.)
|
Art des Schmerzes
|
Im Dialog mit
dem Bewohner versuchen wir zu erfassen, welche Art von Schmerzen der
Bewohner hat. Der Bewohner soll das Adjektiv wählen, das seiner Ansicht
nach seine Schmerzen am treffendsten beschreibt:
- stechend (z. B. Organschmerz oder Pleurareizung)
- brennend (innerlich z. B. Sodbrennen, äußerlich z. B. Hautabschürfungen)
- ziehend (z. B. Unterleibserkrankungen oder Rückenschmerzen)
- dumpf (z. B. Eingeweideschmerz)
- schneidend (z. B. einseitiger Kopfschmerz)
- reißend (z. B. bei Wunden)
- hell (z. B. bei Verletzungen der Haut)
- peitschenartig (z. B. akuter Verschluss einer Arterie, die eine Extremität versorgt)
- klopfend oder pulsierend (z. B. eitrige Infektionen oder Migräne)
- bohrend (z. B. Knochenhautschmerzen oder Tumore)
- krampfartig (z. B. Gallenstein- oder Nierensteinkoliken)
- beklemmend (z. B. Herzerkrankungen)
|
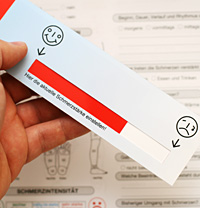
Intensität des Schmerzes
|
Wir versuchen, die Schmerzintensität zu erfassen.
- Wir verwenden dafür eine numerische
Analogskala. Es handelt sich dabei um eine Holz- oder Kunststofftafel,
innerhalb derer auf einer Schiene ein Zeiger bewegt werden kann. Dieser
Zeiger kann zwischen den Werten "0" (für keinen Schmerz) bis "10" (für
maximalen Schmerz) bewegt werden.
- Die Nutzung einer Skala sollte frühzeitig
erfolgen, damit sich der Bewohner an dieses Instrument gewöhnt. Es ist
nachteilig, diese Skalen erst dann einzusetzen, wenn sich der Schmerz
bereits chronifiziert hat und ggf. auch eine Demenz fortschreitet.
- Die Skalen können über eine Apotheke oder über Onlineshops bezogen werden.
- Bei der Befragung sollten wir uns an das
sprachliche und intellektuelle Niveau des Bewohners anpassen. Der
Begriff "Schmerz" ist häufig zu abstrakt. Geeigneter ist dann die
Formulierung "etwas tut weh".
- Vor der ersten Anwendung der Skala wird das
System dem Bewohner erklärt. Wir stellen sicher, dass der Bewohner
dieses Werkzeug verstanden hat.
- Eine Skala hat den Vorzug, dass sie es dem
Bewohner überhaupt erst ermöglicht, den Schmerz anderen zu
veranschaulichen. Beispiel: Die Pflegekraft fragt nach Schmerzen. Der
Bewohner antwortet, er habe keine. Hätte die Pflegekraft stattdessen
eine Skala angeboten, hätte sie jetzt ggf. erfahren, dass der Bewohner
seine Schmerzen mit drei von zehn Punkten bewertet. Er hat also
durchaus Schmerzen.
- Bei der Intensitätserfassung gibt es zwei
Parameter, die separat erfasst werden müssen: Erstens "Wie stark ist
der Schmerz in diesem Augenblick?" und zweitens "Wie stark sind die
Beschwerden bei Schmerzspitzen?".
- Dem Bewohner wird erklärt, dass er nur die
Schmerzbelastung, nicht aber seine allgemeine Befindlichkeit angeben
soll. Ansonsten könnten viele weitere Faktoren die Angaben verfälschen.
Als mögliche verzerrende Einflüsse kommen etwa Verdauungsprobleme oder
Stimmungsschwankungen in Betracht. Dieser Effekt tritt vor allem bei
Schmerzskalen mit Gesichtern auf. Ein weinendes Gesicht wird nicht als
Symbol für großen Schmerz, sondern als Zeichen für Trauer oder für
ähnliche Gefühle verstanden.
- Die für den Bewohner einmal gewählte Skala wird
ohne zwingenden Grund nicht durch ein anderes Modell ersetzt. Der
genutzte Skalentyp wird in der Pflegedokumentation vermerkt.
|
Auslöser des Schmerzes
|
Wir
versuchen, den Auslöser für den Schmerz zu finden. Dieser lässt
Rückschlüsse auf die körperliche Störung zu. Tritt der Schmerz auf …
- zu bestimmten Tageszeiten (z. B. Wechselwirkung von regelmäßig einzunehmenden Medikamenten)
- nach bestimmten Ereignissen (z. B. psychosomatische Beeinträchtigungen)
- nach dem Essen (z. B. Magengeschwür)
- nach körperlicher Anstrengung (z. B. Herzerkrankung)
- bei bestimmten Wetterlagen (z. B. rheumatische Erkrankungen)
|
Weiteres
|
- Der Bewohner soll erklären, ob er eigene Theorien zur Ursache seiner diffusen Schmerzen hat.
- Er soll angeben, welche Faktoren den Schmerz lindern oder verschwinden lassen; etwa Musik hören oder lesen.
- Wir stellen sicher, dass wir über alle nicht
verschreibungspflichtigen Schmerzmittel informiert sind, die der
Bewohner ohne ärztliche Anordnung einnimmt.
- Wir fragen den Bewohner, ob er alternative
Therapien anwendet wie beispielsweise Phytotherapie (etwa
Johanniskraut), Homöopathie (etwa Arnica) oder Heilsteine
(Bergkristall, Turmalinquarz usw.). Der Bewohner soll beschreiben, ob
und wie diese Maßnahmen bei ihm wirken.
- Welche Schmerzbelastung tritt auf bei
pflegerischen Maßnahmen (z. B. Mobilisation) oder bei medizinischen
Tätigkeiten (z. B. Verbandswechsel)?
|
Auswirkungen des Schmerzes
|
- Wirken sich die Schmerzen auf den Appetit oder auf das Essverhalten aus?
- Wirken sich die Schmerzen auf die Schlafdauer und auf die Schlafqualität aus?
- Schränkt der Bewohner sein Bewegungspensum ein?
- Leidet die Kommunikation oder die soziale Interaktion innerhalb der Heimgemeinschaft unter der Schmerzbelastung?
- Haben die Schmerzen Auswirkungen auf die mentale Stabilität des Bewohners?
|
Weitere für den Schmerz relevante Faktoren
|
Wir erfassen weitere Faktoren, die die Schmerzwahrnehmung beeinflussen.
- Leidet der Bewohner unter innerer Anspannung?
- Hat der Bewohner Angst oder Depressionen? Dieses kann die Schmerzwahrnehmung verstär
+++ Gekürzte Version. Das komplette Dokument finden Sie hier. +++
-
-
-
-
-
-
-
-
-
-
-
-
-
-
-
-
-
-
|
|
|
|
|
| |
|
| |
|
| |
|
|
| |
| |
|
| |
| |
|
Weitere Informationen
zu diesem Thema |
|
|
|
|
Schlüsselwörter für diese Seite |
Schmerz; Schmerzanamnese; Analgetika |
|
| Genereller
Hinweis zur Nutzung des Magazins: Zweck unserer Muster und
Textvorlagen ist es nicht, unverändert in das QM-Handbuch
kopiert zu werden. Alle Muster müssen in einem Qualitätszirkel
diskutiert und an die Gegebenheiten vor Ort anpasst werden.
Unverzichtbar ist häufig auch eine inhaltliche Beteiligung der
jeweiligen Haus- und Fachärzte, da einzelne Maßnahmen vom Arzt
angeordnet werden müssen. Außerdem sind etwa einige Maßnahmen
bei bestimmten Krankheitsbildern kontraindiziert. |
|



