|
|
 |
|
Version 2.06a - 2016 |
|
Standard "Pflege von Senioren
mit einer peripheren arteriellen Verschlusskrankheit" |
|
|
|
Jahrzehntelanger
Zigarettenkonsum, Bewegungsmangel und Übergewicht ruinieren letztlich
selbst den robustesten Körper. Nicht ohne Grund spricht der Volksmund
deshalb mitleidlos vom "Raucherbein". Die Pflege von Betroffenen ist
schwierig, da der Erkrankte seine Lebens- und Konsumgewohnheiten
radikal ändern müsste. |
|
|
|
Wichtige Hinweise:
- Zweck unseres Musters ist es nicht,
unverändert in das QM-Handbuch kopiert zu werden. Dieser
Pflegestandard muss in einem Qualitätszirkel diskutiert und
an die Gegebenheiten vor Ort anpasst werden.
- Unverzichtbar ist immer auch eine
inhaltliche Beteiligung der jeweiligen Haus- und Fachärzte,
da einzelne Maßnahmen vom Arzt angeordnet werden müssen.
Außerdem sind etwa einige Maßnahmen bei bestimmten
Krankheitsbildern kontraindiziert.
- Dieser Standard eignet sich für die
ambulante und stationäre Pflege. Einzelne Begriffe müssen
jedoch ggf. ausgewechselt werden, etwa "Bewohner" gegen
"Patient".
Dieses Dokument ist auch
als Word-Dokument (doc-Format) verfügbar.
Klicken Sie hier!

|
| |
|
Standard "Pflege von Senioren
mit einer peripheren arteriellen Verschlusskrankheit" |
| Definition:
|
- Bei einer peripheren arteriellen
Verschlusskrankheit
(pAVK) wird der arterielle Blutstrom in Becken- und Beingefäßen durch
Stenosen behindert. In der Folge kommt es zu Versorgungsstörungen in
den vom jeweiligen Gefäß versorgten Organen und Gewebebereichen.
- Auslöser dieser Einengungen in den Arterien ist
in
neun von zehn Fällen eine Arteriosklerose der Gefäße. Daher sind
Faktoren, die zu Arteriosklerose führen, immer auch für pAVK
(mit)ursächlich: Senioren mit Diabetes mellitus erkranken sechsmal
häufiger an pAVK. Rauchen steigert das Risiko um den Faktor drei.
- Im Alter von über 70 Jahren sind 15 bis 20
Prozent der
Menschen von pAVK betroffen. Männer erkranken viermal häufiger als
Frauen. Eine pAVK entwickelt sich zunächst unbemerkt über viele Jahre.
- Das zentrale Symptom einer pAVK ist der
Schmerz.
Dieser entsteht als Folge der geringen Sauerstoffversorgung der
Muskulatur. Sind die Muskelzellen aktiv (etwa beim Gehen) treten
Beschwerden in der Wade und im Fuß auf. Der Betroffene muss stehen
bleiben. Wenn die Muskulatur inaktiv ist, reduziert sich der
Sauerstoffbedarf des Gewebes. Die Schmerzen lassen wieder nach. Je
weiter die Erkrankung fortschreitet, umso kürzer wird die Strecke, die
der Bewohner schmerzfrei zurücklegen kann. Im weiteren Verlauf kann
selbst im Ruhezustand der Sauerstoffbedarf nicht gedeckt werden. Es
kommt zu einem permanenten Ruheschmerz.
- Abhängig von der Lokalisation der
Gefäßverengung wird zwischen Becken-,
Oberschenkel-, und Unterschenkeltyp unterschieden.
- Eine pAVK verläuft i. d. R. in folgenden
Stadien:
- Im "Stadium I" leidet der Bewohner unter
keinerlei
Beschwerden oder körperlichen Einschränkungen. Die Gefäßveränderungen
sind lediglich klinisch nachweisbar. In dieser Phase konzentriert sich
die Pflege und medizinische Behandlung auf die Begrenzung von
Risikofaktoren. Mit Gehtraining und mit Medikamenten kann zumeist ein
Fortschreiten der Erkrankung deutlich verzögert werden.
- Im "Stadium IIa" leidet der Bewohner an
Schmerzen,
sobald er eine Wegstrecke von mehr als 200 Metern zu Fuß zurücklegt. Zu
diesem Zeitpunkt ist das Lumen des jeweiligen Gefäßes bereits zu mehr
als 50 Prozent verschlossen.
- Im "Stadium IIb" treten die Beschwerden
bereits nach
weniger als 200 Metern Fußweg auf. Mithilfe einer Operation können die
Beschwerden in dieser Phase oftmals gelindert werden.
- Im "Stadium III" spürt der Bewohner
Schmerzen,
obwohl er sich nicht bewegt. Er hat also Ruheschmerzen. In der Nacht
wird er ggf. von den Schmerzen geweckt.
- Im "Stadium IV" treten Nekrosen auf. Überdies
kann
es als Folge einer Infektion mit Fäulnisbakterien zu einer "feuchten
Gangrän" kommen. Wenn sich diese Infektion ausbreitet, drohen
schwerwiegende Komplikationen bis hin zur Sepsis. Oftmals ist eine
Amputation erforderlich, um das Leben des Bewohners zu retten.
- pAVK ist eine sog. "Markerkrankheit", also
gewissermaßen eine letzte Warnung. Tritt diese Krankheit auf, ist davon
auszugehen, dass auch die übrigen Gefäße entsprechend geschädigt sind,
also etwa Herzkranzgefäße oder hirnversorgende Gefäße. Es drohen in
naher Zukunft sowohl ein Herzinfarkt als auch ein Schlaganfall.
|
| Grundsätze:
|
- In den allermeisten Fällen ist eine
langfristige
Therapie nur dann möglich, wenn der Bewohner seine Lebens- und
Ernährungsgewohnheiten grundsätzlich ändert.
- Wir arbeiten eng mit dem behandelnden Hausarzt
zusammen. Alle Anweisungen werden genau dokumentiert. Wir drängen stets
auf schriftliche Instruktionen.
- Fragen zur Delegation ärztlicher Maßnahmen
(etwa bei
der Wundreinigung) werden mit dem Hausarzt diskutiert. Wir bestehen
darauf, dass unsere Pflegekräfte rechtlich abgesichert sind. Wenn nicht
klar ist, ob eine durchzuführende Maßnahme delegierbar ist, verweigern
wir die Durchführung und lassen die Maßnahme vom Arzt durchführen.
- Pflegekräfte dürfen Maßnahmen zur Wundreinigung
nur
dann durchführen, wenn sie entsprechend qualifiziert sind und eine
Einweisung durch den Hausarzt durchgeführt wurde.
- Wenn sich die Wunde in einem Maß verschlimmert,
dass
sie mit unseren pflegerischen Mitteln nicht mehr kontrolliert werden
kann, wird der Bewohner in ein Krankenhaus überwiesen.
- Alternative Heilmethoden sind kein Ersatz für
eine medizinische Behandlung.
|
| Ziele:
|
- Der Bewohner hat keine Schmerzen.
- Ein Fortschreiten der Krankheit wird vermieden.
- Der Bewohner kennt Risikofaktoren und
Prophylaxemaßnahmen.
- Die häufigsten Komplikationen werden vermieden,
insbesondere die Amputation der Gliedmaße.
|
| Vorbereitung: |
Risikobewertung
|
Wir
ermitteln regelmäßig das Erkrankungsrisiko jedes Bewohners. Der
Bewohner wird umfassend beraten, damit er durch Beseitigung der
Risikofaktoren seine individuelle Gefährdung reduziert. Relevant sind
insbesondere:
- Hyperlipidämie (Erhöhung von Serumlipiden)
- Hypertonie
- Diabetes mellitus
- Nikotinmissbrauch
- Übergewicht
- Bewegungsmangel
- familiäre Vorbelastung
|
Symptome
|
Wir achten auf
Symptome, die für das Auftreten einer peripheren arteriellen
Verschlusskrankheit sprechen:
- Ein Bein des Bewohners fühlt sich kühl an und
ist blass. Das andere wirkt normal.
- Wenn sich der Bewohner auf die Bettkante setzt,
bleibt ein Bein länger blass als das andere.
- Der Bewohner zeigt ein auffälliges
Gehverhalten. Er
kann eine gewisse Strecke zurücklegen, bleibt dann aber aufgrund der
einsetzenden Schmerzen stehen. Der Bewohner berichtet, dass ihn diese
Schmerzen an einen Muskelkater erinnern. Um dieses Verhalten zu tarnen,
machen Betroffene ggf. vor Schaufenstern Halt und warten dort ab, bis
die Beschwerden nachlassen. Aus diesem Verhalten leitet sich auch die
umgangssprachliche Bezeichnung "Schaufensterkrankheit" (Claudicatio
intermittens) ab.
- Der Bewohner klagt über Parästhesien (Kribbeln,
Taubheit, Einschlafen
der Glieder) oder über ein Kältegefühl.
- Die Symptome bessern sich, wenn die
Extremitäten tief
gelagert werden oder herunterhängen. In dieser Position ist der
Perfusionsdruck erhöht, was die Durchblutungssituation verbessert. Wenn
der Bewohner die Beine hochlegt, intensiviert sich das Beschwerdebild.
- Die Pulse sind in einem Bein nicht mehr oder
kaum noch
zu spüren. Ab einer Gefäßverlegung von über 90 Prozent des Gefäßlumens
ist der Puls distal von der Engstelle nicht mehr tastbar. Wir beachten den Standard zur Pulsmessung.
- Es kommt vor allem an den Fußzehen oder um die
Knöchel
herum zu einer Gangrän. Die Fußspitzen sind schwarz und wie
mumifiziert. Es riecht nach Verwesung. Im weiteren Verlauf der
Erkrankung schreiten die Gewebeschäden zum Stamm hin fort.
Wenn es hinreichend Anzeichen für eine arterielle Verschlusskrankheit
gibt, wird der Bewohner dem Hausarzt / Facharzt vorgestellt. Dort kann
das genaue Ausmaß der Schädigungen per Dopplersonografie oder per
Becken-Bein-Angiografie erfasst werden. Überdies ist es sinnvoll, die
Blutgerinnung, die Blutfette, den Blutzuckerwert sowie die Nieren- und
Leberwerte zu bestimmen.
|
| Durchführung:
|
Gehtraining
|
Durch ein
tägliches Training kann der Körper dazu angeregt werden,
Umgehungskreisläufe zu schaffen. Die verengten Gefäße werden durch neu
gebildete Arterien unterstützt. Für den Erfolg ist es wichtig, dass das
Training regelmäßig jeden Tag durchgeführt wird. Kontinuität ist
wichtiger als Intensität.
- Im Stadium I sollte der
Bewohner täglich einen Spaziergang unternehmen und dabei auf ein
flottes Gehtempo achten. Der Spaziergang sollte mindestens 60 Minuten
dauern.
- Bei pAVK im Stadium II wird
der Bewohner aufgefordert, so weit zu gehen, bis die Schmerzen
einsetzen. Nach einer Pause von drei bis fünf Minuten soll er
weiterlaufen, bis er erneut Beschwerden verspürt. Der Bewohner sollte
die Schmerzen nicht ignorieren und nicht trotz einsetzender Beschwerden
weitergehen. Durch die Mangelversorgung mit Sauerstoff könnte
Muskelgewebe absterben.
- Die Anzahl und die
Intensität der Übungen werden langsam gesteigert. Das Gehtraining
sollte im Stadium II mindestens dreimal wöchentlich für mehr als 30
Minuten durchgeführt werden. Mit spürbaren Erfolgen ist nach sechs
Monaten zu rechnen.
- Falls eine lokale
pAVK-Gruppe existiert, sollte der Bewohner an deren Koronarsport- oder
Gehsportstunden teilnehmen. Solche Gruppen sind insbesondere bei
Sportvereinen zu finden.
- Wir animieren den Bewohner
dazu, ein Trainingstagebuch zu führen. In dieses trägt er die täglich
erreichte Strecke ein. Ein solches Dokument kann die Motivation
steigern.
- Zusätzlich kann er weitere Übungen durchführen
wie etwa Übungen im Zehenstand oder Rollbewegungen der Füße.
(Hinweis: Im dritten und vierten Stadium darf kein aktives Training
durchgeführt werden, da dieses den Sauerstoffverbrauch in der
betroffenen Region erhöhen würde. In der Phase III sollten aber
zumindest passive Bewegungsübungen erfolgen, da sich sonst das Risiko
für Kontrakturen deutlich erhöht.)
|
Beispiel für ein
Gefäßtraining
|
Hinweis: Die meisten
Senioren werden bei der Durchführung dieser Übungen Hilfe brauchen. In
jedem Fall ist es notwendig, dass eine Pflegekraft neben dem Bewohner
steht und einen Sturz verhindert.

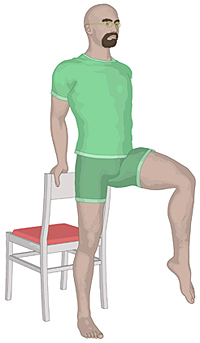
Der Bewohner steht und hält sich hinterrücks an einer Stuhllehne fest.
Er hebt das Knie eines Beines an. Dessen Zehen zeigen zum Boden. Der
Bewohner dreht nun das Bein nach außen zur Seite und danach wieder zur
Mittelposition. Diese Bewegung wird fünfmal wiederholt. Danach führt er
den Fuß wieder zum Boden. Nun wird die Übung mit dem anderen Bein
wiederholt.
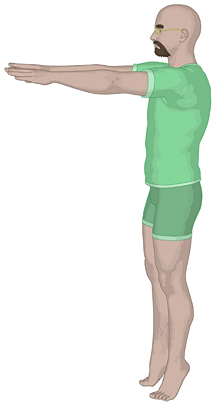
Der Bewohner steht. Er streckt die Knie durch und hebt die Arme an. Nun
geht er in den Zehenstand. Danach lässt er die Fersen wieder auf den
Boden sinken. Ggf. kann der Bewohner auch einige Schritte auf Zehen
gehen.
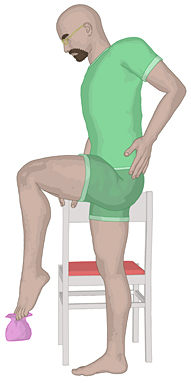
Der Bewohner steht und hält sich mit einer Hand an der Rückenlehne
eines Stuhls fest. Er soll nun mit den Zehen eines Fußes einen
Gegenstand wie etwa ein Tuch aufheben und danach wieder fallenlassen.
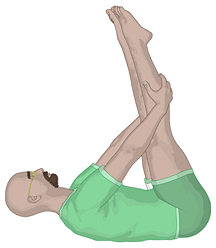
Der Bewohner liegt auf dem Rücken und "fährt Fahrrad". Danach streckt
er die Beine und den Fuß durch. Die Zehen zeigen zur Decke. Nun beugt
er den Fuß, damit die Zehen wieder zum Körper zeigt.
|
medikamentöse
Behandlung
|
- Wir nutzen Thrombozytenaggregationshemmer, um
die Bildung eines Gerinnsels (Thrombus) zu verhindern. Die Mehrzahl der
Patienten erhält ASS in niedriger Dosierung. Wenn der Bewohner dieses
nicht verträgt, kann alternativ Clopidogrel appliziert werden. Falls
erforderlich soll der Bewohner Antikoagulanzien wie Phenprocoumon
(Marcumar) einnehmen.
- Ab dem Stadium III werden bei vielen
Betroffenen Prostanoide eingesetzt. Diese Wirkstoffe erweitern die
Gefäße und steigern die Durchblutung. Allerdings ist ihre Effektivität
noch nicht hinreichend wissenschaftlich belegt.
- Analgetika sollten ggf. zusätzlich verordnet
werden, insbesondere um eine schmerzfreie Nachtruhe zu ermöglichen. Die
Schmerzmitteltherapie sollte begleitet werden von einer
kontinuierlichen Einschätzung der Schmerzintensität mittels eines
Schmerzassesments. Dieses ist insbesondere dann wichtig, wenn sich ein
Bewohner aufgrund einer demenziellen Erkrankung nicht verständlich
machen kann.
- Antibiotika sollten bei Infektionen nicht lokal
angewendet werden. Effektiver ist i. d. R. eine systemische Therapie.
- Es werden keine hyperämisierenden Salben
genutzt.
|
medizinische Eingriffe / Operationen
|
- Perkutane Transluminale Angioplastie (PTA):
Mithilfe eines Katheters wird ein Ballon bis zur Gefäßverengung
geschoben und dort aufgeblasen. Um die Weitung zu halten, kann
anschließend ein Stent eingesetzt werden.
- Thrombendarteriektomie (Abk. "TEA", auch
"Endarteriektomie", "Intimektomie" oder "Ausschälplastik" genannt): Die
verstopfenden Plaques werden gemeinsam mit der anhaftenden
Gefäßinnenwand ausgeschält. Dieses ist aber nur dann sinnvoll, wenn
lediglich ein kurzes Stück Arterie verstopft ist.
- Bypassoperation: Der verengte Gefäßbereich wird
durch eine künstlich geschaffene Arterie überbrückt. Dafür kann
entweder körpereigenes Material (etwa aus der Beinvene) oder ein
Kunststoffimplantat genutzt werden.
- Fibrinolyse: Die Verengung wird durch das
zielgenaue Freisetzen von Medikamenten aufgelöst.
- Amputation: Wenn im Stadium IV der Blutfluss
nicht ausreicht, muss die Gliedmaße teilweise oder vollständig
amputiert werden. Ansonsten bilden sich umfangreiche Nekrosen.
|
Pflegemaßnahmen
|
- Der Bewohner wird aufgefordert, das Rauchen
umgehend und komplett einzustellen.
- Bei Adipositas erhält der Bewohner eine
Ernährungsberatung. Wir erläutern ihm, wie er die Ernährung umstellen
muss, um einen normalen BMI zu erreichen.
- Die Beine werden tief gelagert. Damit wird die
Durchblutung in den Beinarterien verstärkt. Ideal ist eine Neigung des
Betts um 20 bis 30 Grad nach unten. Durch diese Lagerung sinkt auch die
Schmerzbelastung in der Nacht.
- Insbesondere im Stadium drei und vier dürfen
die Beine nicht hoch gelagert werden, da dieses den Gewebetod fördert.
- Der Bewohner wird animiert, sich regelmäßig im
Bett aufzurichten, sich an die Bettkante zu setzen und die Beine aus
dem Bett hängen zu lassen. Sofern möglich wird der Bewohner aus dem
Bett in einen Lehnstuhl mobilisiert. Ggf. wird das betroffene Bein auf
einem kleinen Hocker gelagert.
- Bei Bewohnern mit pAVK im Stadium III und IV
kommt es gehäuft zu Fußödemen. Zur Ausschwemmung der Ödeme ist dann
eine Flachlagerung hilfreich.
- Der Bewohner sollte bequeme und weite Schuhe
tragen. Hohe Absätze von mehr als 2,5 Zentimetern sind zu vermeiden.
- Die Strümpfe sollten aus Naturfasern
hergestellt sein und dürfen nicht einschnüren. Der Bewohner sollte
nicht barfuß laufen. Die Strümpfe werden jeden Tag gewechselt.
- Ein pAVK-Patient darf in keinem Fall
Kompressionsstrümpfe, Kompressionsverbände oder MT-Strümpfe tragen. Die
Kompression kann den Blutfluss deutlich abschwächen.
- Die Beine und die Füße werden warmgehalten.
Kälte führt zu einer Engstellung der Gefäße. Dadurch verschlechtert
sich die Durchblutung zusätzlich.
- Wir beachten, dass das Temperaturempfinden des
Bewohners im Bereich der Beine und der Füße ggf. gestört ist. Bei der
Nutzung von Wärmflaschen / Heizkissen besteht die Gefahr von
Verbrennungen. Daher darf keine lokale Wärme eingesetzt werden.
- Bei vielen Betroffenen ist auch das
Schmerzempfinden im Bereich der Beine und der Füße eingeschränkt. Der
Bewohner wird aufgefordert, seine Beine regelmäßig auf Verletzungen und
auf Entzündungen zu kontrollieren. Wenn er dazu nicht in der Lage ist,
inspiziert die Pflegekraft einmal am Tag die Füße und insbesondere die
Fußsohlen. Im Zweifel sollte der Bewohner stets dem Arzt vorgestellt
werden, damit dieser über die weiteren Maßnahmen zur Wundversorgung
entscheidet. In jedem Fall ist es notwendig, den Heilungsverlauf genau
zu überwachen. Stockt dieser, muss der Arzt erneut informiert werden.
- Der Bewohner erhält jeden Tag warme Fußbäder,
deren Dauer aber eher kurz gewählt werden sollte. Die Haut darf nicht
aufweichen. Der Fuß muss sor
+++ Gekürzte Version. Das komplette Dokument finden Sie hier. +++
-
-
-
-
-
-
-
-
-
|
|
|
|
|
| |
|
|
|
|
| |
|
|
|
|
|
| |
| |
|
| |
| |
|
Weitere Informationen
zu diesem Thema |
|
|
|
|
Schlüsselwörter für diese Seite |
PaVK; Verschlusskrankheit; Raucherbein |
|
| Genereller
Hinweis zur Nutzung des Magazins: Zweck unserer Muster und
Textvorlagen ist es nicht, unverändert in das QM-Handbuch
kopiert zu werden. Alle Muster müssen in einem Qualitätszirkel
diskutiert und an die Gegebenheiten vor Ort anpasst werden.
Unverzichtbar ist häufig auch eine inhaltliche Beteiligung der
jeweiligen Haus- und Fachärzte, da einzelne Maßnahmen vom Arzt
angeordnet werden müssen. Außerdem sind etwa einige Maßnahmen
bei bestimmten Krankheitsbildern kontraindiziert. |
|






