|
|
 |
|
Version 3.05 - 2017 |
|
Standard "Pflege von Senioren mit Hepatitis A/B/C" |
|
|
|
Was
den "Angstfaktor" angeht, steht die Virushepatitis im Schatten von MRSA
und AIDS. In der Praxis jedoch ist insbesondere das Hepatitis-B-Virus
ein Risiko für Senioren und für Pflegekräfte. Da schon kleinste
Blutströpfchen eine Infektion auslösen, können sich Hygienemängel
bitter rächen. |
|
|
|
Wichtige Hinweise:
- Zweck unseres Musters ist es nicht,
unverändert in das QM-Handbuch kopiert zu werden. Dieser
Pflegestandard muss in einem Qualitätszirkel diskutiert und
an die Gegebenheiten vor Ort anpasst werden.
- Unverzichtbar ist immer auch eine
inhaltliche Beteiligung der jeweiligen Haus- und Fachärzte,
da einzelne Maßnahmen vom Arzt angeordnet werden müssen.
Außerdem sind etwa einige Maßnahmen bei bestimmten
Krankheitsbildern kontraindiziert.
- Dieser Standard eignet sich für die
ambulante und stationäre Pflege. Einzelne Begriffe müssen
jedoch ggf. ausgewechselt werden, etwa "Bewohner" gegen
"Patient".
Dieses Dokument ist auch
als Word-Dokument (doc-Format) verfügbar.
Klicken Sie hier!

|
| |
|
Standard "Pflege von Senioren mit Hepatitis A/B/C" |
| Definition:
|
- Verschiedene Faktoren können eine
Leberentzündung (Hepatitis) auslösen. Neben bakteriellen Infektionen
führen ggf. auch Medikamenten-, Alkohol- und Drogenkonsum zu dieser
Schädigung. Von besonderer Bedeutung sind jedoch Infekte durch
Hepatitisviren. Zur Unterscheidung der Virustypen werden diese mit den
Buchstaben A bis E gekennzeichnet.
- In der Altenpflege sind die Typen A bis C
relevant. Diese drei Varianten unterscheiden sich deutlich hinsichtlich
der Übertragungswege, der Inkubationszeit und dem Risiko von
Folgeerkrankungen. Der eigentliche Krankheitsverlauf ist hingegen
vergleichbar.
- In Deutschland kommt es jährlich zu rund 7000
neu diagnostizierten Fällen. Dazu addiert sich eine hohe Dunkelziffer,
da die Erkrankung überhaupt nur bei einer Minderheit als solche erkannt
wird.
- Eine Hepatitis gilt als "chronisch", wenn ein Virusnachweis auch nach einem halben Jahr noch gelingt.
Hepatitis A:
- Diese Leberentzündung wird durch das
Hepatitis-A-Virus ausgelöst. Die Inkubationszeit liegt bei zwei bis
sechs Wochen. Die Infektion kann akut über mehrere Wochen bis Monate
verlaufen. Im Vergleich zu anderen Formen der Hepatitis verläuft diese
Erkrankung aber relativ milde. Chronische Verläufe oder dauerhafte
Schädigungen der Leber gibt es nicht.
- Die Übertragung erfolgt zumeist fäkal-oral
durch Kontakt- oder durch Schmierinfektionen, entweder durch engen
Personenkontakt oder indirekt durch kontaminierte Lebensmittel, durch
Wasser oder durch verkeimte Gebrauchsgegenstände.
- Es gibt keine Arzneimitteltherapie.
- Eine Impfung ist möglich.
- I. d. R. heilt die Infektion folgenlos aus. Bei
sehr alten Menschen jedoch erfolgt die Ausheilung in zehn Prozent der
Fälle mit einer deutlichen zeitlichen Verzögerung.
Hepatitis B:
- Schon geringste Mengen Blut reichen, um das
Hepatitis-B-Virus zu übertragen, falls es über Verletzungen der Haut
oder der Schleimhaut in den Körper gelangt. Auch beim Kontakt mit
Speichel, Tränenflüssigkeit, Sperma und Vaginalsekret ist eine
Infektion möglich.
- Die Inkubationszeit liegt zwischen einem bis sechs Monaten.
- Bei den allermeisten Betroffenen heilt die
Infektion letztlich aus. In fünf bis zehn Prozent der Fälle jedoch
verläuft die Krankheit chronisch. Als Folge einer chronischen Hepatitis
B kann sich eine Leberzirrhose oder ein Leberzellkarzinom entwickeln.
- Eine medikamentöse Therapie ist nur bedingt effektiv.
- Eine Impfung ist möglich. Pflegekräfte sollten
frühzeitig eine Hepatitis-B-Immunisierung erhalten. Der Impferfolg
sollte überprüft werden.
Hepatitis C:
- Hauptrisikogruppe sind Drogenkonsumenten bei
gemeinsamer Nutzung von Spritzen und Kanülen. Hepatitis-C-Viren können
auch in anderen Körperflüssigkeiten gefunden werden, wie Speichel,
Schweiß und Tränen. Eine Übertragung durch diese Körperflüssigkeiten
ist hingegen sehr unwahrscheinlich.
- Weitere Infektionswege sind Verletzungen mit
spitzen und scharfen Instrumenten, wie etwa Nadelstichverletzungen bei
gleichzeitiger Übertragung von kontaminiertem Blut.
- Eine sexuelle Übertragung von Hepatitis C ist
denkbar, aber selten. Eine relevante Gefahr besteht bei ungeschütztem
Analverkehr und bei anderen verletzungsträchtigen Sexualpraktiken.
- Die Inkubationszeit liegt bei zwei Wochen bis zu fünf Monaten; zumeist aber bei sieben bis acht Wochen.
- Bei drei von vier Patienten verläuft die
Infektion ohne auffällige klinische Symptome oder mit unspezifischen,
etwa grippeähnlichen Beschwerden. In einem Viertel aller Fälle
entwickelt sich eine akute, häufig aber milde Hepatitis. 70 Prozent
dieser Infektionen gehen in chronische Formen über. Bleibt die
Infektion dann unbehandelt, erleidet ca. ein Viertel der Patienten nach
etwa 20 Jahren eine Leberzirrhose. Zudem steigt das Risiko für ein
Leberzellenkarzinom.
- Eine Schutzimpfung gegen Hepatitis C gibt es bisher nicht.
- Eine medikamentöse Therapie mit Interferon ist möglich.
|
| Grundsätze:
|
- Hepatitis ist eine "tückische" Krankheit. Ob
die Infektion vom akuten Stadium zur chronischen Verlaufsform übergeht,
lässt sich nicht sicher voraussagen. Zudem erlaubt das Symptombild
keinen Rückschluss auf die Schwere der Erkrankung. Trotz fehlendem
Ikterus und trotz milder Krankheitserscheinungen kann es dennoch zu
Komplikationen kommen.
- Im Hinblick auf erforderliche Hygienemaßnahmen
lässt sich eine Übertragung von Hepatitis vermeiden, wenn die in
unserem Hause bereits geltenden Sicherheitsstandards befolgt werden.
Dieses gilt vor allem für die Händehygiene und für die Vermeidung von
Stichverletzungen.
- Einmalhandschuhe sind kein Ersatz für eine Händedesinfektion, da es immer zu Materialdefekten kommen kann.
- Eine Isolierung von Bewohnern mit Hepatitis ist
in den allermeisten Fällen übertrieben und nicht notwendig. Wenn der
Bewohner jedoch etwa als Folge einer demenziellen Erkrankung
verantwortungslos oder gar aggressiv handelt, kann es zu einer anderen
Bewertung kommen.
- Die Namen von Hepatitisträgern bleiben
gegenüber Mitbewohnern und Angehörigen geheim, da diese Informationen
unter die Schweigepflicht fallen. Wir bitten allerdings den Bewohner
darum, ggf. gefährdete Personen informieren zu dürfen; insbesondere
etwaige Sexualpartner.
- Nur sorgfältig eingewiesene und gut informierte
Pflegekräfte dürfen Hepatitisträger pflegen. Unwissenheit und
Nachlässigkeit sind eine Gefahr nicht nur für Bewohner, sondern auch
für Pflegekräfte und für deren Angehörige.
- Wir arbeiten eng mit den behandelnden Hausärzten zusammen.
- Es dürfen nur Desinfektionsmittel mit nachgewiesener Wirkung genutzt werden.
|
| Ziele:
|
- Die Ausbreitung von Hepatitis wird vermieden.
Mitarbeiter, Mitbewohner und Angehörige sind vor einer
Hepatitisinfektion geschützt.
- Hepatitisträger werden erfolgreich vom Virus befreit.
- Hepatitisträger werden nicht unnötig beunruhigt.
- Infizierte Bewohner nehmen weiterhin am sozialen Leben innerhalb der Einrichtung teil. Jede Form der Ausgrenzung wird vermieden.
|
| Vorbereitung: |
allgemeine Maßnahmen
|
- Wir halten stets ausreichend Schutzkleidung bereit.
- Unsere Pflegekräfte werden regelmäßig zum Thema
Hepatitis fortgebildet. Die korrekte und sichere Pflege von
Hepatitisträgern ist insbesondere Teil der Einarbeitung neuer
Mitarbeiter.
- Wir beschäftigen einen Hygienebeauftragten.
- Wir arbeiten eng mit Krankenhäusern und mit Ärzten zusammen, insbesondere in einrichtungsübergreifenden Arbeitsgruppen.
- Unser Qualitätszirkel beschäftigt sich regelmäßig mit Hygieneproblemen.
|
Informationssammlung und Diagnostik
|
Eine
Hepatitis verläuft häufig symptomarm. Sie wird oftmals erst spät
entdeckt. Wir sammeln Informationen, mit denen wir die individuelle
Gefährdung abschätzen können.
- Bei der Neuaufnahme werden Bewohner befragt, ob
sie den Hepatitisvirus in sich tragen. Ggf. wird der behandelnde
Hausarzt konsultiert.
- Wir fragen Bewohner, ob sie vor kurzer Zeit im Ausland waren, insbesondere in Asien, Afrika, Mittel- und Südamerika.
- Wir fragen den Bewohner, ob er in den letzten Wochen Kontakt mit kontaminiertem Material hatte.
- Wir prüfen, ob sich z. B. aus der
Bewohnerbiografie Anzeichen ergeben, die auf eine erhöhte Gefährdung
schließen lassen. Dazu zählen Drogenabhängigkeit, häufige
Bluttransfusionen, homosexuelle Kontakte sowie häufig wechselnde
Sexualpartner.
|
Symptome
|
Wir
achten auf Krankheitszeichen, die für eine Infektion sprechen. Abhängig
von der Risikoeinschätzung (s. o.) und der Symptombeobachtung
initiieren wir mit dem Hausarzt ggf. eine Blutentnahme, insbesondere
Hepatitisserologie, Leberwerte, Blutwerte usw.
Prodromalstadium (Vorläuferstadium). Dieses dauert zumeist einige Tage
oder Wochen. Die Symptome verschlimmern sich in dieser Zeit
fortschreitend. Danach geht es dem Patienten wieder etwas besser. Es
treten auf:
- subfebrile Körpertemperatur sowie andere grippale Symptome wie etwa Schnupfen, Husten, Kopfschmerzen
- ungewöhnliche Abneigung oder gar Unverträglichkeit von Alkohol, Nikotin und fettreichen Speisen
- Übelkeit, Brechreiz, Appetitmangel, Durchfall, Blähungen und Druckgefühl im (rechten) Oberbauch (“Kapseldehnungsschmerz”).
- Muskel- und Gelenkschmerzen
- Konzentrationsschwäche
- Hautausschlag
- Juckreiz (als Folge des Anstiegs der Gallensäure)
- grau-gelber Stuhl ("lehmfarben") und bräunlich verfärbter Harn
Danach kommt es zum ikterischen Stadium. ("Krankheitsphase"). Die Dauer
und der Verlauf variieren je nach Virustyp und individueller
Konstitution.
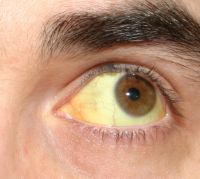
- Gelbfärbung der Lederhaut des Auges und später auch der Haut ("Ikterus")
(Hinweis: Die Gelbfärbung der Lederhäute des Auges und der Haut ist
häufig der Wendepunkt im Krankheitsverlauf. Viele Betroffene fühlen ab
dann eine Verbesserung ihres Allgemeinbefindens.)
- (ggf. tastbare) Vergrößerung der Leber und der Milz sowie Druckschmerz
- ggf. heftiger Juckreiz
- Vergrößerung der Lymphknoten
- bei Männern: Hodenatrophie ("Schrumpfhoden")
Rekonvaleszenzphase.
- Die Symptome lassen langsam nach. Der Ikterus
bildet sich zurück. Die pathologischen Laborwerte kehren in den
Normalbereich zurück.
- Die Allgemeinsymptome wie Abgeschlagenheit und Müdigkeit können noch eine längere Zeit anhalten.
- Bei Hepatitis A kann es zu einer weiteren Intensivierung der Symptomatik kommen (sog. "zweigipfeliger Krankheitsverlauf").
|
| Durchführung:
|
Schutz der Mitarbeiter
|
- Alle Pflegekräfte sind strikt angewiesen, jede
Form eines Recappings (Wiederaufsetzen der Kunststoffhülle auf die
Kanüle) zu unterlassen. Das mittlere Infektionsrisiko als Folge einer
Nadelstichverletzung beträgt bei Hepatitis B rund eins zu drei; bei
Hepatitis C eins zu hundert.
- Auch eingetrocknetes Blut ist bis zu einer Woche infektiös.
- Bei einer Interferontherapie kann der Bewohner die Injektionen ggf. selbst durchführen. Er wird entsprechend von uns angeleitet.
- Scharfe oder spitze Gegenstände, die mit Blut
oder mit anderen Körperflüssigkeiten in Kontakt gekommen sind, müssen
gefahrlos entsorgt werden.
- Behälter, in denen die gebrauchten Kanülen abgelegt werden, sollten als "infektiös" beschriftet werden.
- Wir legen allen Mitarbeitern dringend eine
Hepatitis-A- und Hepatitis-B-Impfung nahe. Wichtig sind auch
regelmäßige Auffrischungsimpfungen.
- Pflegekräfte ohne vollständig aufgebauten Impfschutz dürfen in unserem Haus keine Bewohner mit Hepatitis A oder B pflegen.
- Bei Kontakt zu möglicherweise virushaltigen
Körperflüssigkeiten muss die Pflegekraft Schutzhandschuhe tragen. Wenn
ein Kontakt mit virushaltigen Tröpfchen (Aerosole) möglich ist, sollten
zusätzlich Mundschutz und Schutzbrille verwendet werden.
- Nach dem Besuch bei dem Kranken und nach dem
Ablegen der Einmalhandschuhe führt die Pflegekraft eine hygienische
Händedesinfektion durch.
- Wir setzen nur solche Instrumente ein, bei
denen das Risiko einer Verletzung minimiert ist. Dazu zählen etwa
Sicherheitskanülen mit voll integriertem Kanülenschutzschild.
- Wenn Angehörige sich an der Pflege beteiligen, werden diese über die notwendigen Sicherheitsmaßnahmen informiert.
- Auch externe Partner werden ggf. über das Risiko informiert; insbesondere etwa der Zahnarzt.
|
infizierte Mitarbeiter
|
- Im Fall einer Stich- oder Nadelstichverletzung wird der entsprechende Notfallstandard ausgeführt.
- Wenn ein hinreichender Verdacht auf eine Infektion einer Pflegekraft besteht, wird deren Infektionsstatus ermittelt.
- Pflegekräfte, die mit Hepatitis A infiziert
sind (auch Verdachtsfälle), dürfen nicht in der Pflege eingesetzt
werden, bis der behandelnde Arzt eine Weiterverbreitung sicher
ausschließen kann.
- Pflegekräfte mit einer Hepatitis-B- oder
Hepatitis-C-Infektion dürfen keine Tätigkeiten durchführen, bei denen
eine Übertragung der Infektion auf Bewohner möglich ist.
|
räumliche Maßnahmen
|
- Bei Bewohnern mit Hepatitis A ist die
Unterbringung in einem Einzelzimmer sinnvoll. Dieses ist etwa der Fall
bei unzureichender persönlicher Hygiene, also etwa bei mangelnder
Kooperationsbereitschaft oder bei Demenz. Insbesondere ist eine eigene
Toilette oder ein eigener Toilettenstuhl notwendig. Auch ein eigenes
Waschbecken ist hilfreich. Über die Notwendigkeit weiterer Maßnahmen
sowie über eine etwaige Isolierung entscheidet der behandelnde Arzt.
- Bei einer Infektion mit Hepatitis B und C ist
ein Einzelzimmer nicht notwendig, sofern keine blutigen Durchfälle oder
andere massive Blutungen vorliegen.
- Bei einer Hepatitis-A-Infektion sollte sich der
Bewohner nach jedem Toilettengang die Hände desinfizieren. Er wird von
uns in die richtige Durchführung eingewiesen.
- Infizierte Bewohner können alle
Gemeinschaftsräume nutzen. Dieses gilt nicht, wenn Bewohner sich
verhaltensauffällig zeigen, also etwa beißen oder kratzen. Auch bei
einer Blutungsneigung oder bei einer generalisierten Dermatitis ist
Vorsicht geboten. In solchen Fällen nehmen wir Kontakt mit dem Hausarzt
und mit dem Gesundheitsamt auf, um das weitere Vorgehen abzustimmen.
|
Hygienemaßnahmen
|
- Die sicherste Methode zum Abtöten von
Hepatitisviren ist das Erhitzen. Zur Desinfektion von Instrumenten
sollte daher möglichst ein thermisches Verfahren (laut Hygieneplan)
angewendet werden.
- Für die Desinfektion von Oberflächen sind Mittel mit nachgewiesener "viruzider" Wirksamkeit zu verwenden.
- Kontaminierte Gegenstände, die aufgrund ihrer
Materialbeschaffenheit nicht desinfiziert werden können, werden (nach
Rücksprache mit dem Bewohner) entsorgt.
- Bei der Desinfektion müssen insbesondere
WC-Sitzflächen, Duschen, Badewannen, Armaturen, Türklinken und
Handwaschbecken keimfrei gemacht werden.
- Bettwäsche von erkrankten Bewohnern wird
möglichst als Kochwäsche behandelt und ggf. einer zusätzlichen
Wäschedesinfektion zugeführt. Der Wäschesack wird als "infektiös"
gekennzeichnet.
- Zur Desinfektion der Hände empfehlen sich
Mittel mit nachgewiesener "viruzider" Wirksamkeit. Wichtig ist eine
ausreichend lange Einwirkzeit.
- Fäkalien können undesinfiziert in der Kanalisation entsorgt werden.
- Geschirr kann in einer herkömmlichen Geschirrspülmaschine gespült werden.
- Wir achten genau darauf, dass Hygieneutensilien
nur vom jeweiligen Bewohner genutzt werden. Dieses gilt insbesondere
für Rasierer, für Nagelscheren, für Feilen usw. Um Verwechslungen zu
vermeiden, sollten diese Gegenstände ggf. gesondert aufbewahrt werden,
also etwa im Nachtschrank. Ggf. werden Hygieneartikel beschriftet.
|
Umgang mit infizierten Bewohnern
|
- Wenn ein mit Hepatitis B infizierter Bewohner
eine IFN-Therapie begonnen hat, achten wir darauf, dass er sich
kooperativ verhält. Insbesondere Alkohol- oder Drogenmissbrauch sind
dann zu unterlassen.
- Wenn Bewohner Schmerzen im Bauchraum haben,
versuchen wir diese etwa mit einem Leberrumpfwickel zu lindern.
(Hinweis: In vielen Fällen steigern Auflagen und Bauchwickel den
Juckreiz.
+++ Gekürzte Version. Das komplette Dokument finden Sie hier. +++
-
-
-
-
-
-
-
-
-
-
-
|
|
|
|
|
|
|
| |
|
|
|
|
| |
|
| |
|
|
| |
| |
Textblock 2 |
| |
| |
|
Weitere Informationen
zu diesem Thema |
|
|
|
|
Schlüsselwörter für diese Seite |
Hepatitis; Gelbsucht; Ikterus; Leberkarzinom; Leberzirrhos; Infektion |
|
| Genereller
Hinweis zur Nutzung des Magazins: Zweck unserer Muster und
Textvorlagen ist es nicht, unverändert in das QM-Handbuch
kopiert zu werden. Alle Muster müssen in einem Qualitätszirkel
diskutiert und an die Gegebenheiten vor Ort anpasst werden.
Unverzichtbar ist häufig auch eine inhaltliche Beteiligung der
jeweiligen Haus- und Fachärzte, da einzelne Maßnahmen vom Arzt
angeordnet werden müssen. Außerdem sind etwa einige Maßnahmen
bei bestimmten Krankheitsbildern kontraindiziert. |
|



